- 大分類
-
- 血管
- 小分類
-
- 治療
動脈内膜剥離術 endarterectomy
解説
■ 概要
頚部内頚動脈分岐部は、アテロ-ム病変が発生しやすく、病変が進行して内膜が肥厚し、内頚動脈が狭窄することがある(図1)。狭窄が進行して脳血流が低下したり、閉塞に至って脳虚血が生じると脳梗塞を発症する。また、プラーク内出血や壁の破綻による潰瘍・血栓形成は脳塞栓の原因となりうる。この限局性器質的病変を内膜ごと剥離摘出し、脳血流の回復と塞栓源を除去するのが頚動脈内膜剥離術(carotid endarterectomy; CEA)である。
高度狭窄例におけるCEAは、内科的治療に比べて将来の脳卒中発症を予防すると言われている。
血管内治療の発達により、頸動脈以外では現在ほとんど行われていないため、ここではCEAを対象とする。
■ 手術適応1)
1、TIAまたはminor strokeを起こした症候性頚動脈高度狭窄(70%以上、NASCET法)は、CEAを行うことが強く勧められ(グレードA)、50%以上の中等度狭窄もCEAを行うことが勧められる(グレードB)。
2、60%以上の無症候性狭窄では、CEAと最良の内科的治療が、内科的治療単独に比べて脳卒中再発予防効果が優れている(グレードB)。
3、不安定プラークや潰瘍形成が認められる軽度狭窄の手術適応はグレードC。
大規模臨床試験(SAPPHIRE)では、血管内手術(carotid-angioplasty and stenting; CAS)の有効性が証明された。(症候性無症候性に関係なく80%狭窄が治療適応)
■ 手術手技 (図2)
1、胸鎖乳突筋前縁に皮膚切開をおき、総頚動脈、内頚動脈、外頚動脈を露出後、内頚動脈から総頚動脈にシャントチューブを挿入して脳血流を確保する。
2、石灰化を伴う変性肥厚したアテロームを除去し、表面はなるべく滑らかにして血栓形成による急性閉塞の原因とならないようにする。
3、血管の内腔を十分に洗浄後、血栓や空気が残らないように血管を連続縫合する。術中蛍光ICG検査などで、急性閉塞のないことを確認することができる。
■ 合併症
1、急性閉塞:縫合部の血管壁巻き込みや内腔のプラーク残存などを原因として、急激に血栓が生成され閉塞に至る。
2、脳虚血:シャントチューブの挿入・抜去時の内頚動脈閉塞や、縫合部の急性閉塞が生じた場合に起こりうるが、その頻度は低い。
3、過灌流症候群:術前の脳循環予備能が低下している時、CEA後に過灌流をきたし、神経症状を呈することがある。
図表
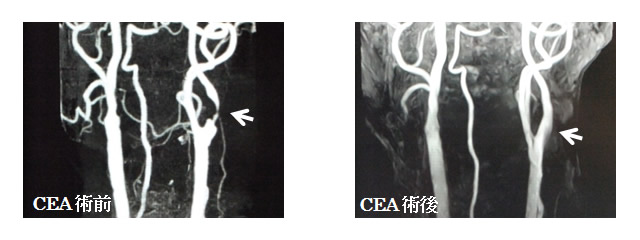
図1 手術前後の頸動脈(矢印で示す左内頚動脈狭窄は、術後、改善した) 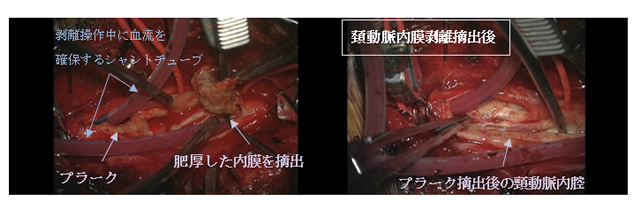
図2 手術中画像
参考文献
1) 脳卒中合同ガイドライン委員会:頸動脈内膜剥離術,脳卒中治療ガイドライン.2009.
